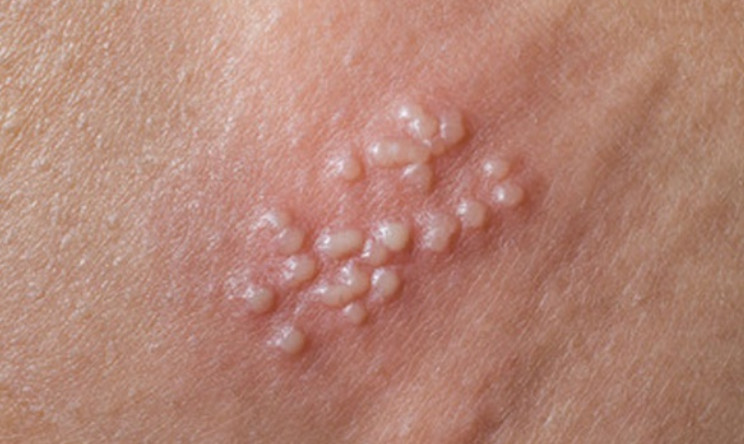
HERPES GENITAL (HSV-2)
Definição
A herpes genital é a infecção sexualmente transmissível ulcerativa mais comum. É causada pelo vírus herpes simplex-2 (HSV-2), mas o vírus herpes simplex-1 (HSV-1) também pode causar herpes em região genital. A transmissão acontece principalmente pelo contato sexual.
Epidemiologia do herpes genital
Tanto o HSV-1 quanto o HSV-2 podem causar herpes genital, e a infecção simultânea no mesmo local anatômico por HSV-1 e HSV-2 foi documentada. A maioria das pessoas com sorologia positiva para herpes genital não sabe que possui o vírus, embora o paciente seja capaz de reconhecer as lesões após orientação e conhecimento das características da doença.
Fisiopatologia
Os HSV tipos 1 e 2 pertencem à família Herpesviridae.
Embora os HSV-1 e HSV-2 possam provocar lesões em qualquer parte do corpo, há predomínio do tipo 2 nas lesões genitais e do tipo 1 nas lesões perorais.
A transmissão ocorre predominantemente pelo contato sexual (inclusive orogenital), podendo também ser transmitido da mãe para o filho durante o parto. Em muitos casos, a fonte de contaminação não é definida.
O contato com lesões ulceradas ou vesiculadas é a via mais comum, mas a transmissão ocorre por assintomáticos. Seu período de incubação varia de 1 a 26 dias após o contágio (média de 6 dias). Tem como principal característica biológica a capacidade de latência no tecido nervoso.
Quadro clínico do herpes genital
Podemos dividir o tipo de manifestação clínica em primo-infecção e recorrência, essa acontece por reativação viral. A frequência de infecções sintomáticas é estimada entre 13% e 37%.
O quadro local na primoinfecção é sintomático e, na maioria das vezes, acompanha-se de sintomas gerais, podendo cursar com febre, mal-estar, mialgia e disúria, com ou sem retenção urinária. Nas mulheres, pode simular quadro de infecção urinária baixa. A linfoadenomegalia inguinal dolorosa bilateral ocorre em 50% dos casos.
O quadro clínico das recorrências pode ser precedido de sintomas prodrômicos característicos, como prurido leve ou sensação de “queimação”, mialgias e “fisgadas” nas pernas, quadris e região anogenital.
A recorrência tende a ser na mesma localização da lesão inicial, geralmente, em zonas inervadas pelos nervos sensitivos sacrais. As lesões recorrentes podem ser cutâneas e/ou mucosas e seguem a mesma sequência da primo-infecção. A tendência natural dos surtos é a de se tornarem menos intensos e menos frequentes com o passar do tempo. Nas mucosas, não é comum a evidenciação das vesículas, uma vez que seus tetos rompem muito facilmente.
Diagnóstico do herpes genital
O diagnóstico laboratorial para o HSV tem aplicação complementar para as manifestações comuns causadas pelo vírus, destacando-se sua importância em indivíduos imunocomprometidos, transplantados, gestantes, recém-nascidos e em suspeita de encefalite.
Em geral, a inspeção clínica deve incluir toda a região genital, perigenital e perianal do paciente, observando-se lesões características que podem apresentar-se em diferentes fases evolutivas como máculas eritematosas e vesículas agrupadas, erosões, crosta e reparação.
O isolamento viral, apesar de lento e trabalhoso, ainda é considerado o método padrão para diagnóstico do HSV, por sua boa sensibilidade, e baseia-se na observação de uma cultura de células sob microscópio óptico à procura do efeito citopático do vírus.
Esta técnica utiliza o citodiagnóstico de Tzank (esfregaço de Tzank), que consiste em coleta de material do interior das vesículas íntegras, corado com o método de Giemsa, e visível ao microscópio como células epiteliais gigantes multinucleadas com inclusões intracelulares.
Cultura viral, reação em cadeia da polimerase (PCR), anticorpo de fluorescência direta e testes sorológicos específicos para herpes simplex, quando disponíveis, podem ser utilizados para auxiliar no diagnóstico. Os testes baseados em PCR são preferidos para paciente que apresenta lesões ativas.
Tratamento do herpes genital
Para a maioria dos pacientes com um primeiro episódio de HSV genital, recomenda-se a terapia antiviral por via oral. A terapia antiviral diminui a duração e a gravidade da doença em dias a semanas, com efeitos adversos mínimos do medicamento e reduz o desenvolvimento de novas lesões. O tratamento deve ser iniciado dentro de 72 horas após o aparecimento da lesão.
O Aciclovir, atualmente, é o único antiviral que é amplamente distribuído pelo SUS, por isso é o mais utilizado. Além do Aciclovir, o tratamento do herpes genital pode ser feito com Valaciclovir ou Famciclovir.
A infecção primária pode ser tratada por via oral com qualquer uma das seguintes opções:
• Aciclovir: 400 mg três vezes ao dia ou 200 mg cinco vezes ao dia
• Famciclovir: 250 mg três vezes ao dia
• Valaciclovir: 1 g duas vezes ao dia
Na recidiva o tratamento também é por via oral com as seguintes opções:
• Aciclovir: 400 mg três vezes ao dia ou 200 mg cinco vezes ao dia
• Famciclovir 1000 mg duas vezes ao dia durante um único dia; ou 125 mg duas vezes ao dia por cinco dias; ou 500 mg uma vez, seguido por 250 mg duas vezes ao dia por dois dias
• Valaciclovir: 500 mg duas vezes ao dia por três dias ou 1 g uma vez ao dia por cinco dias
Se o paciente apresentar seis episódios ou mais ao ano, regimes antivirais por via oral podem ser usados para terapia supressiva crônica, com duração de seis meses até dois anos, dependendo da evolução do paciente. As opções são:
• Aciclovir: 400 mg duas vezes
• Famciclovir: 250 mg duas vezes ao dia
• Valaciclovir: 500 mg uma vez ao dia ou 1000 mg uma vez ao dia
Prevenção do herpes genital
O HSV pode ser transmitido na ausência de lesões genitais devido à disseminação viral. O contato direto com as membranas mucosas ou pele pode levar à transmissão viral, mesmo na ausência de relação sexual.
Durante a gravidez, a principal preocupação em relação à infecção por HSV está relacionada à morbidade e mortalidade associadas à infecção neonatal. A transmissão vertical geralmente resulta da exposição do bebê ao HSV no canal do parto no momento do nascimento.
As estratégias de tratamento para mulheres com herpes genital durante a gravidez incluem terapia antiviral supressiva a partir de 36 semanas para reduzir o risco de recorrência no trabalho de parto.