Chicungunha é um aportuguesamento de chikungunya, o nome da doença na língua maconde, um dos idiomas oficiais da Tanzânia, onde foi documentada a primeira epidemia da doença em 1953. O termo provém da raiz verbal kungunyala, e significa “tornar-se dobrado ou contorcido”, em referência à aparência curvada dos pacientes causada pela artralgia.
Em Angola (África) a doença é popularmente conhecida por catolotolo, palavra proveniente do quimbundo katolotolu, derivação do verbo kutolojoka (“ficar alquebrado”).
Atenção: a febre de Chikungunya, é chamada em português de febre Chicungunha*
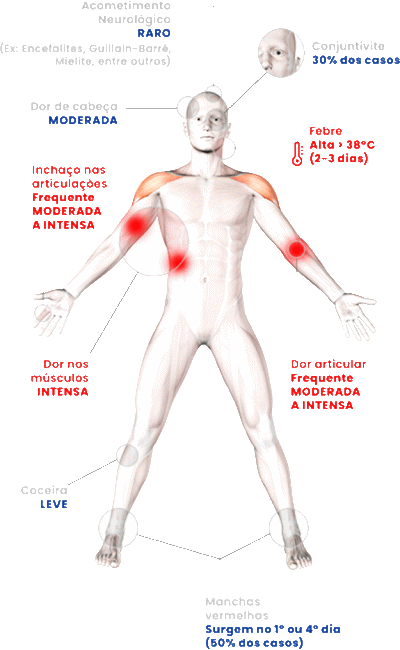
A apresentação clínica se manifesta pela presença de febre e dor nas articulações. O período de incubação varia de dois a doze dias após exposição ao vírus. Seguem-se dores de cabeça, dores musculares, inflamação das articulações e erupções cutâneas. Os sintomas geralmente melhoram em uma semana. Dores nas articulações podem persistir por meses ou anos. Formas graves da doença ocorrem em as crianças mais novas, idosos e pessoas com outras doenças associadas.
O Chicungunha é arbovirose causada pelo vírus enzoótico de RNA pertencente à família Togaviridae e ao gênero Alphavilae, encontrado principalmente em regiões tropicais e subtropicais da África, nas ilhas do Oceano ìndico, no Sul e no Sudeste da Ásia.
A partir de 2013, o vírus chicungunha (CHIKV) estabeleceu-se nas Américas com o início de epidemias em diversas ilhas do Caribe.
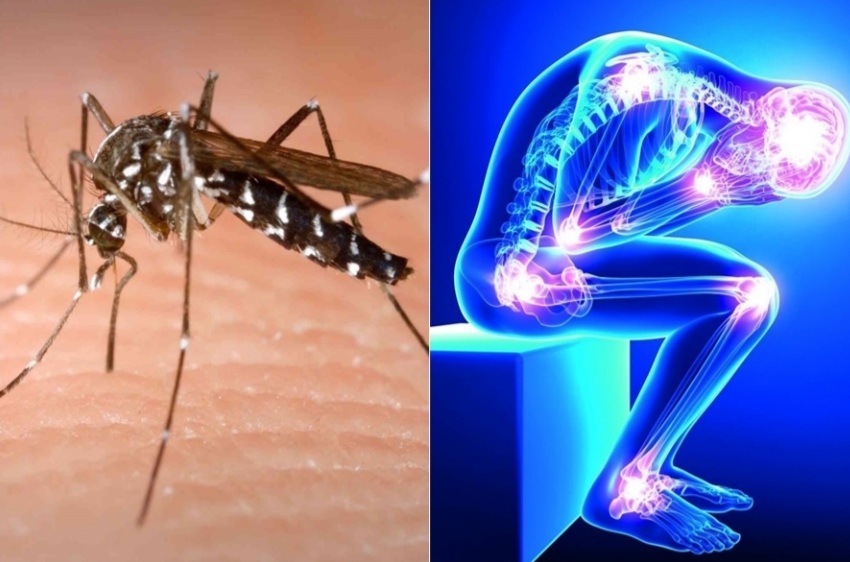
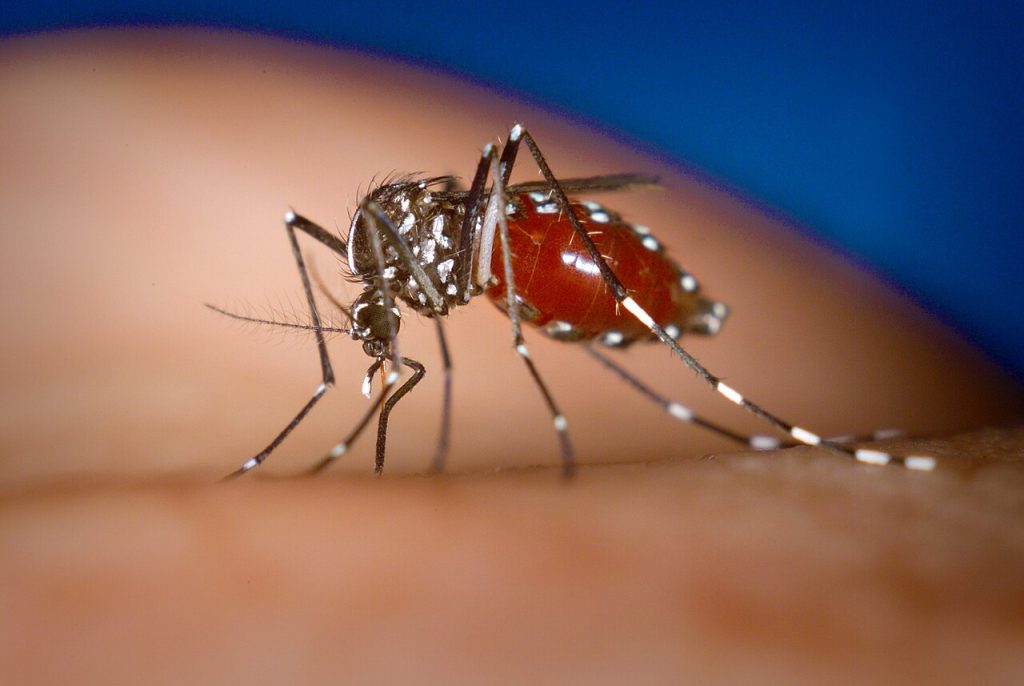
Sua transmissão ocorre pela picada da fêmea dos mosquitos Aedes aegypti e Aedes albopictus infectados pelo CHIKV, e período de viremia de até 10 dias após o surgimento das manifestações clínicas. A infecção neonatal é grave.
Brasil
No Brasil, o primeiro caso foi confirmado em setembro de 2014 na cidade de Oiapoque, localizada no Amapá. No restante do ano, foram confirmados outros 2.772 casos de Chicungunha nas regiões Norte, Centro-Oeste e Mato Grosso do Sul. A epidemia se espalha.
SÍNTESE
A febre Chicungunha é causada por um artrópode arbo-alfa-vírus transmitido por mosquitos que causam doença aguda febril que se apresenta com poliartralgia, artrite inflamatória e erupções cutâneas agudas. O vírus chikungunha (CHIKV) possui quatro genótipos: Oeste Africano, Leste-Centro-Sul (ECSA), asiático e Oceano Índico (IOL).
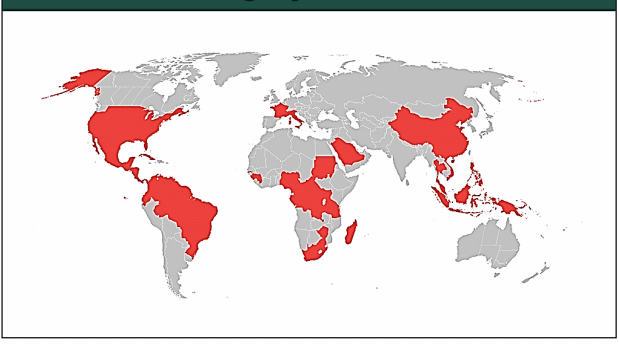
Viajantes infectados espalharam o vírus para novas áreas receptivas.
Vários mapas atualizam, com frequência, a distribuição geográfica do vírus Chicungunha. Os primeiros casos relatados nas Américas ocorreram em 2013 nas ilhas do Caribe. A seguir, o vírus espalhou-se para o continente americano. Por exemplo, o estado da Flórida (USA), em 2014 e é reportado largamente em Porto Rico.
A transmissão do vírus se faz do mosquito ao homem. Os insetos vetores são o Aedes aegypti e Aedes albopictus. Os mosquitos picam durante o dia e à noite. Eles também transmitem os vírus Zika e Dengue. A transmissão do Chicungunha afeta o feto e, ainda, transmite por transfusão de sangue.
Após período de incubação de 3 a 7 dias (1-14 dias) surgem os sinais e sintomas com febre e mal-estar. Dores articulares surgem 2 a 5 dias após o início da febre e envolve várias articulações (> de 10). Artralgia é bilateral e simétrica, associada a rigidez das articulações ao amanhecer.
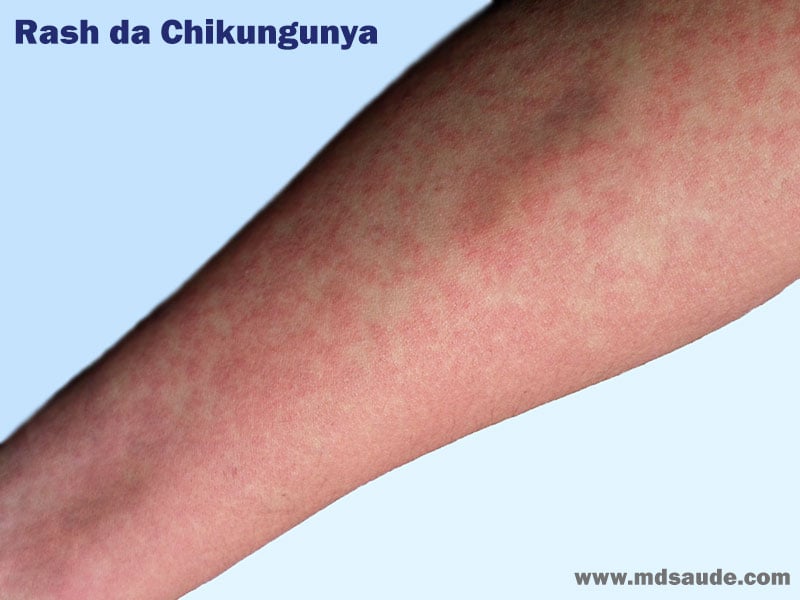
As lesões de pele são do tipo exantema macular ou maculopapular e duram de 3-7 dias. Complicações graves incluem: meningoencefalite, insuficiência cardiorrespiratória, insuficiência renal aguda e morte (mais frequentes em pacientes idosos ou > 65 anos) e em pessoas com doenças crônicas debilitantes.
Manifestações musculoesqueléticas crônicas e tenossinovite ocorrem na fase aguda e persistem na fase crônica. Artrite inflamatória pode perdurar por semanas, meses ou anos.
Os sintomas articulares podem ser persistentes ou recorrentes.
O diagnóstico de infecção pelo vírus chicungunha deve ser suspeitado em pacientes que se manifestam com febre e artralgia de início súbito associado a fatores epidemiológicos (residência ou viagem para áreas onde há mosquitos transmissores ao vírus).
O diagnóstico de chicungunha é confirmado pela técnica do RNA do vírus via RT-PCR (real time reverse-transcription polymerase chain reaction) ou sorologia para o vírus. Testes para o vírus Zika e Dengue também devem ser descartados.
A possibilidade de infecção dupla deve ser considerada nos casos de apresentação atípica ou febre persistente (> 5-7 dias). Surtos de chicungunha já foram relatados juntamente aos surtos de dengue, Zika e febre amarela. A associação de outras doenças também foi observada (Chicungunha, Dengue, Zika) ou Chicungunha e Amebíase.
Tratamento e Vacinação
Não há tratamento específico contra a febre da Chicungunha. Os tratamentos são sintomáticos (analgésicos e anti-inflamatórios). A maioria dos casos da doença regride espontaneamente. Nos casos persistentes os anti-inflamatórios são usados. O uso de corticosteroides é justificado em casos selecionados.
Uma vacina atenuada contra o vírus chicungunha (VLA1553) foi aprovada pelo FDA-USA em 2023. A investigação foi baseada em estudo duplo cego randomizado baseado em 4.128 adultos saudáveis (idade >18 anos) e randomizado com dose única da vacina ou placebo (27). Houve resposta de anticorpo neutralizante em 96% dos indivíduos injetados com a vacina. Dois pacientes tiveram resposta adversa grave atribuídas à vacina (mialgia e síndrome de secreção inapropriada do hormônio antidiurético) com melhora espontânea (11).
Outras vacinas e seu uso na prevenção do vírus chicungunha encontram-se em andamento.
Referências
- Roth A, Mercier A, Lepers C, et al. Concurrent outbreaks of dengue, chikungunya and Zika virus infections – an unprecedented epidemic wave of mosquito-borne viruses in the Pacific 2012-2014. Euro Surveill 2014; 19.
- Ratsitorahina M, Harisoa J, Ratovonjato J, et al. Outbreak of dengue and Chikungunya fevers, Toamasina, Madagascar, 2006. Emerg Infect Dis 2008; 14:1135.
- Silva MMO, Tauro LB, Kikuti M, et al. Concomitant Transmission of Dengue, Chikungunya, and Zika Viruses in Brazil: Clinical and Epidemiological Findings From Surveillance for Acute Febrile Illness. Clin Infect Dis 2019; 69:1353.
- Nayar SK, Noridah O, Paranthaman V, et al. Co-infection of dengue virus and chikungunya virus in two patients with acute febrile illness. Med J Malaysia 2007; 62:335.
- Ezzedine K, Cazanave C, Pistone T, et al. Dual infection by chikungunya virus and other imported infectious agent in a traveller returning from India. Travel Med Infect Dis 2008; 6:152.
- Tauil, Pedro Luiz (2014). «Condições para a transmissão da febre do vírus chikungunya». Epidemiol. Serv. Saúde. v.23 (n.4).
- Caglioti C, Lalle E, Castilletti C, Carletti F, Capobianchi MR, Bordi L (julho de 2013). «Chikungunya virus infection: an overview». The New Microbiologica. 36 (3): 211–27. PMID 23912863.
- «Chikungunya Virus Symptoms, Diagnosis, & Treatment». CDC. 6 de abril de 2016. Consultado em 26 de setembro de 2016. Cópia arquivada em 21 de setembro de 2016.
- Silva, José V.J.; Ludwig-Begall, Louisa F.; Oliveira-Filho, Edmilson F. de; Oliveira, Renato A.S.; Durães-Carvalho, Ricardo; Lopes, Thaísa R.R.; Silva, Daisy E.A.; Gil, Laura H.V.G. (dezembro de 2018). «A scoping review of Chikungunya virus infection: epidemiology, clinical characteristics, viral co-circulation complications, and control». Acta Tropica (em inglês): 213–224. PMC 7092809
. PMID 30195666.
- Schrauf S, Tschismarov R, Tauber E, Ramsauer K. Current Efforts in the Development of Vaccines for the Prevention of Zika and Chikungunya Virus Infections. Front Immunol 2020; 11:592.
- Schneider M, Narciso-Abraham M, Hadl S, et al. Safety and immunogenicity of a single-shot live-attenuated chikungunya vaccine: a double-blind, multicentre, randomised, placebo-controlled, phase 3 trial. Lancet 2023; 401:2138.
- UptoDate 2024.
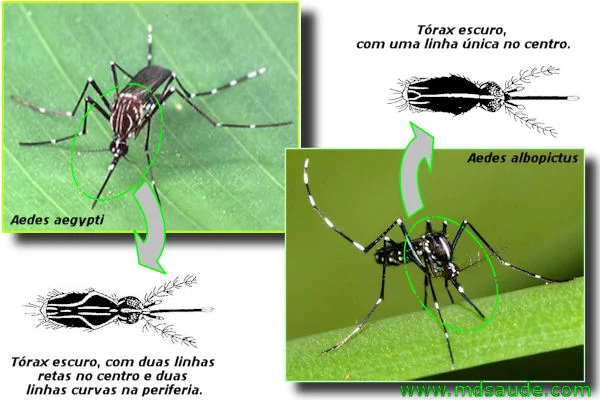
IMAGENS


SINAIS E SINTOMAS
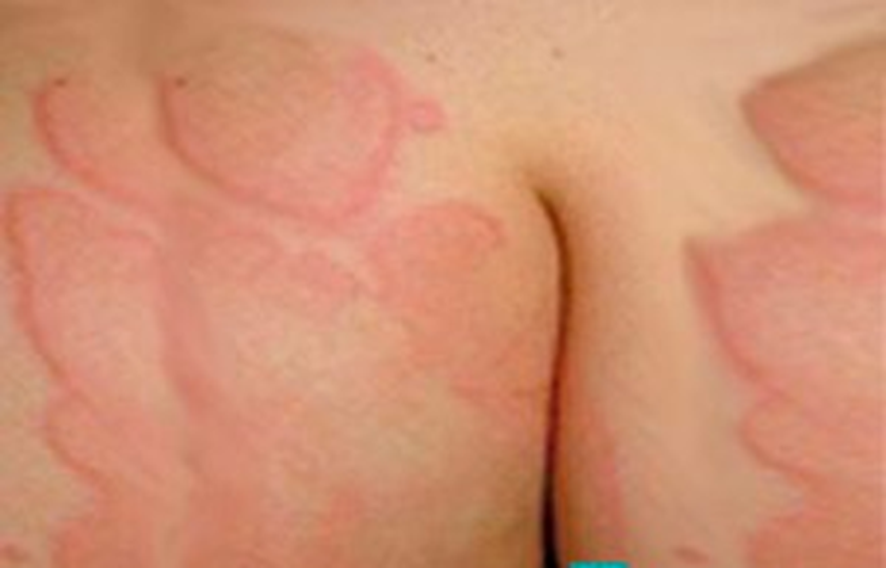
O exantema normalmente é macular ou maculopapular, acomete cerca de metade dos doentes e surge normalmente do segundo ao quinto dias após o início da febre. Atinge principalmente o tronco e as extremidades (incluindo palmas e plantas), podendo atingir a face.